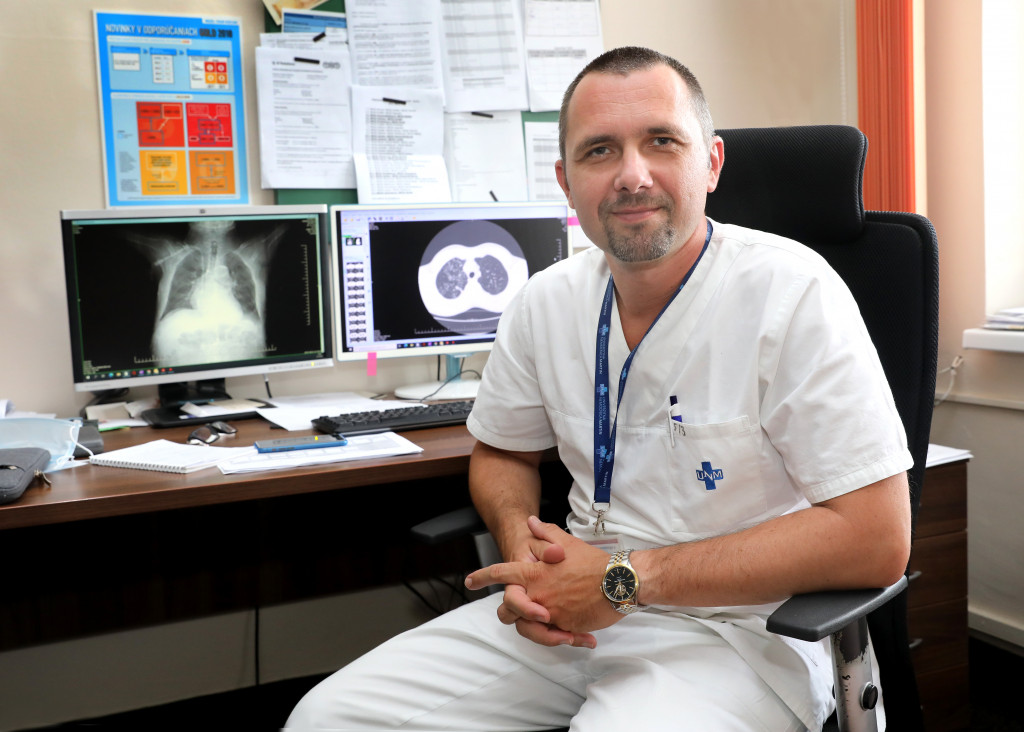
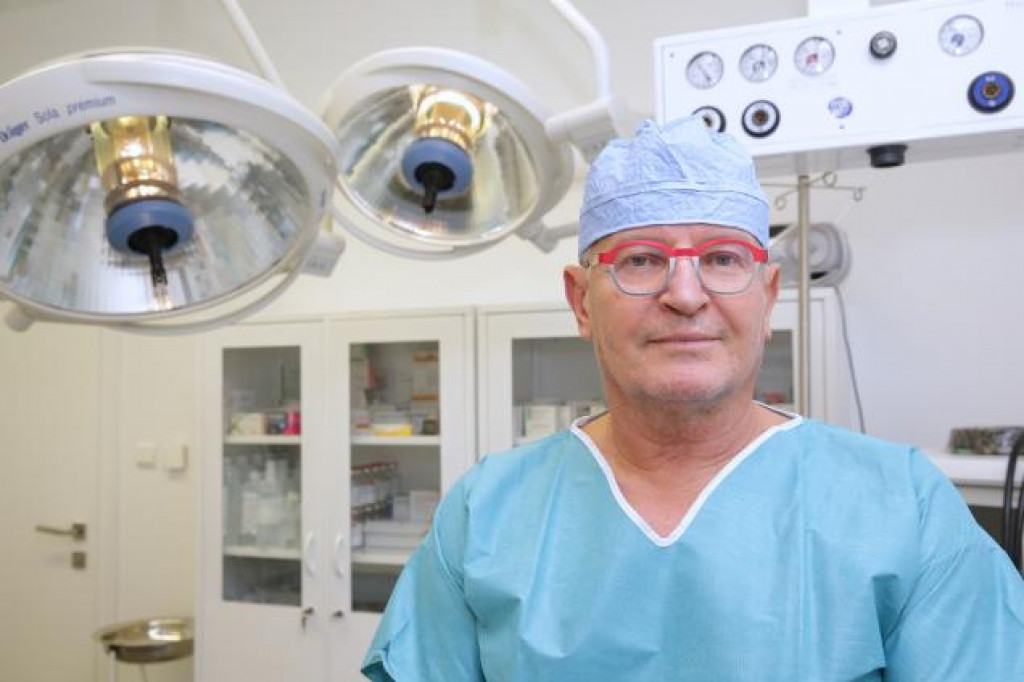
Primár Kliniky pneumológie a ftizeológie Univerzitnej nemocnice v Martine MUDr. Ivan Kocan, PhD., sa pôvodne chcel zamerať na chirurgiu, no napokon skončil ako pneumológ. Teraz prichádza s unikátnymi výkonmi a novinkami, ktoré dokážu pomôcť väčšiemu spektru pacientov.
Prečo ste si vybrali štúdium medicíny?
Inšpiráciou bol môj otec, ktorý bol lekár a učil na Jesseniovej lekárskej fakulte v Martine. Vždy som k nemu vzhliadal a uvažoval o tom, že budem lekár a že pôjdem v jeho šľapajach. To bola moja prvá motivácia. Druhá motivácia bola pomáhať ľuďom. Baví ma to a mám neskutočnú radosť z toho, keď sa pacient príde poďakovať, vidím, že sme mu pomohli, má z toho radosť a to teší aj mňa. To bola ešte väčšia motivácia pokračovať a venovať sa medicíne.
A prečo odbor pneumológia? Prevzali ste „štafetu“ po otcovi?
Môj otec učil mikrobiológiu a imunológiu na fakulte a čiastočne chodil robiť na pohotovosť. Pneumológia bola náhoda, skôr som chcel robiť chirurgické disciplíny. Počas štúdia medicíny som robil vysokoškolskú odbornú činnosť na tejto klinike a potom neskôr pani profesorka Rozborilová, ktorá tu bola prednostka, mi ponúkla, či by som tu nechcel pracovať a tak sa stalo. Napriek tomu, že som chcel robiť nejakú chirurgickú disciplínu, skončil som ako pneumológ, za čo som jej vďačný, pretože ten odbor je zaujímavý a baví ma. Bolo to skvelé rozhodnutie.
Absolvovali ste študijný pobyt v Poľsku a niekoľko mesiacov ste strávili aj v Anglicku. V čom sú alebo v čom boli pred nami v pneumológii?
To bolo v úvode mojej odbornej kariéry. Ako doktorand som išiel do Poľska na tri mesiace na študijný pobyt učiť sa hlavne bronchoskopovať. V Poľsku sa mi páčila priateľská atmosféra, ktorá tam bola voči Slovákom. A robili naozaj špičkovú pneumológiu v podmienkach, ktoré tam mali a modernizovali sa. Na druhej strane v roku 2006 a 2007 som pracoval v Londýne v súkromnej nemocnici. Tam som sa nevenoval úplne pneumológii, ale naučil som sa, ako sa dá robiť v súkromnej nemocnici medicína so štýlom a s noblesou.
Vzťah k pacientovi a komunikácia s pacientom bola úplne na inej úrovni ako vtedy na Slovensku. To, že s pacientom treba všetko odkomunikovať, vysvetliť mu, venovať komunikácii čas, priestor, prostredie, vysvetliť všetko aj príbuzným, je záruka úspechu. Nikdy sa nezamlčiavali žiadne fakty, ani tie nepríjemné, ktoré sme tu zo zvyku zamlčiavali aj mali vďaka tomu, aký tu bol v minulosti režim. Tam pacientovi veľmi otvorene povedali jeho prognózu a diskutovali o tom, čo s ním ďalej, aby pacient bol aktívny partner v liečbe. To bolo pre mňa veľké poučenie, ako sa medicína dá robiť, aby aj pacient mal pocit, že je súčasťou liečby a vedel, čo sa s ním deje, aby to nebolo vnímané, že systém sa oňho postará. To som sa potom snažil a aj snažím stále robiť v našej nemocnici. Aj mentalita ľudí sa na Slovensku pomaly mení, chcú vedieť, zaujímajú sa, ako sa majú liečiť a čo majú robiť.
V roku 2011 ste do klinickej praxe zaviedli endobronchiálnu ultrasonografiu. Vtedy sa martinská nemocnica stala jedným z dvoch pracovísk, ktoré tento výkon používalo. V čom je výnimočný?
Áno, vtedy sme boli druhé pracovisko v Slovenskej republike, dnes je už pracovísk viacero. Ten výkon bol inovatívny v tom, že niektoré veci, ktoré sa dovtedy robili otvorenou alebo miniinvazívnou chirurgickou cestou, sa dajú robiť cestou endobronchiálnej ultrasonografie. To znamená priamo pri endoskopii cez stenu priedušiek odobrať vzorku buď z nádoru, alebo z lymfatickej uzliny pod sono kontrolou. Na konci prístroja máme integrovanú sono sondu, čiže vidíme nielen do priedušiek, ale aj za stenu priedušky. Pre pacientov to má význam v tom, že ak má pacient pozitívnu uzlinu, musí dostať najprv onkologickú liečbu a potom ísť na chirurgický zákrok alebo neabsolvovať chirurgický zákrok vôbec, lebo je preňho zbytočne zaťažujúci, pretože už má malígny proces rozšírený v lymfatickej uzline. Z tohto pohľadu to bo...
Zostáva vám 85% na dočítanie.